El 19 de enero, un hombre de 35 años ingresó al área de emergencias de un hospital en el condado Snohomish, Washington. Había regresado de la ciudad china de Wuhan cuatro días antes y las noticias del nuevo coronavirus originado ahí, a lo que se sumaban la tos y fiebre que lo aquejaban desde su regreso, lo llevaron hasta la sala en la que ahora esperaba, cubierto con una mascarilla.
Se le midió la temperatura y la presión; le sacaron una radiografía, que no arrojó anormalidades; además, los exámenes para influenza A y B que le realizaron marcaron negativo. Fue entonces cuando el personal médico decidió llamar al Centro de Control y Prevención de Enfermedades (CDC) para descartar el nuevo coronavirus, que por esa fecha no tenía nombre pero ya comenzaba a avanzar por diferentes países.
 Lo examinaron y fue enviado a su casa. Al día siguiente, salieron los resultados: Estados Unidos tenía el primer caso confirmado de coronavirus.
Lo examinaron y fue enviado a su casa. Al día siguiente, salieron los resultados: Estados Unidos tenía el primer caso confirmado de coronavirus.
El riesgo de contagio los llevó a trasladarlo al Centro Médico Regional Providencia de Everett. Ahí, el médico de ascendencia peruana George Díaz, jefe del Programa de Enfermedades Infecciosas en el Centro Médico Regional Providencia, esperaba al paciente.
“El CDC nos llamó para ver si podíamos admitir al paciente”, narra el médico que hoy brindó una videoconferencia para capacitar a alumnos de Medicina de la Escuela de Posgrado de la Universidad Norbert Wiener sobre cómo enfrentar el virus.
—¿Y cómo es que estaban en capacidad de recibir a ese paciente?
En el 2015, con el brote del ébola, nos habíamos empezado a preparar para recibir a pacientes así. Tenemos un área aislada que previene de nuevos contagios. Cada mes hacemos simulacros sobre esto, y dos semanas antes de que llegara este paciente habíamos realizado el último simulacro. Tenemos a la compañía de ambulancias del distrito y todos los servicios necesarios para recibir al paciente. Solo tuvimos que cerrar un área para que no saliera el aire.
—¿Qué equipos se utilizan en una situación así?
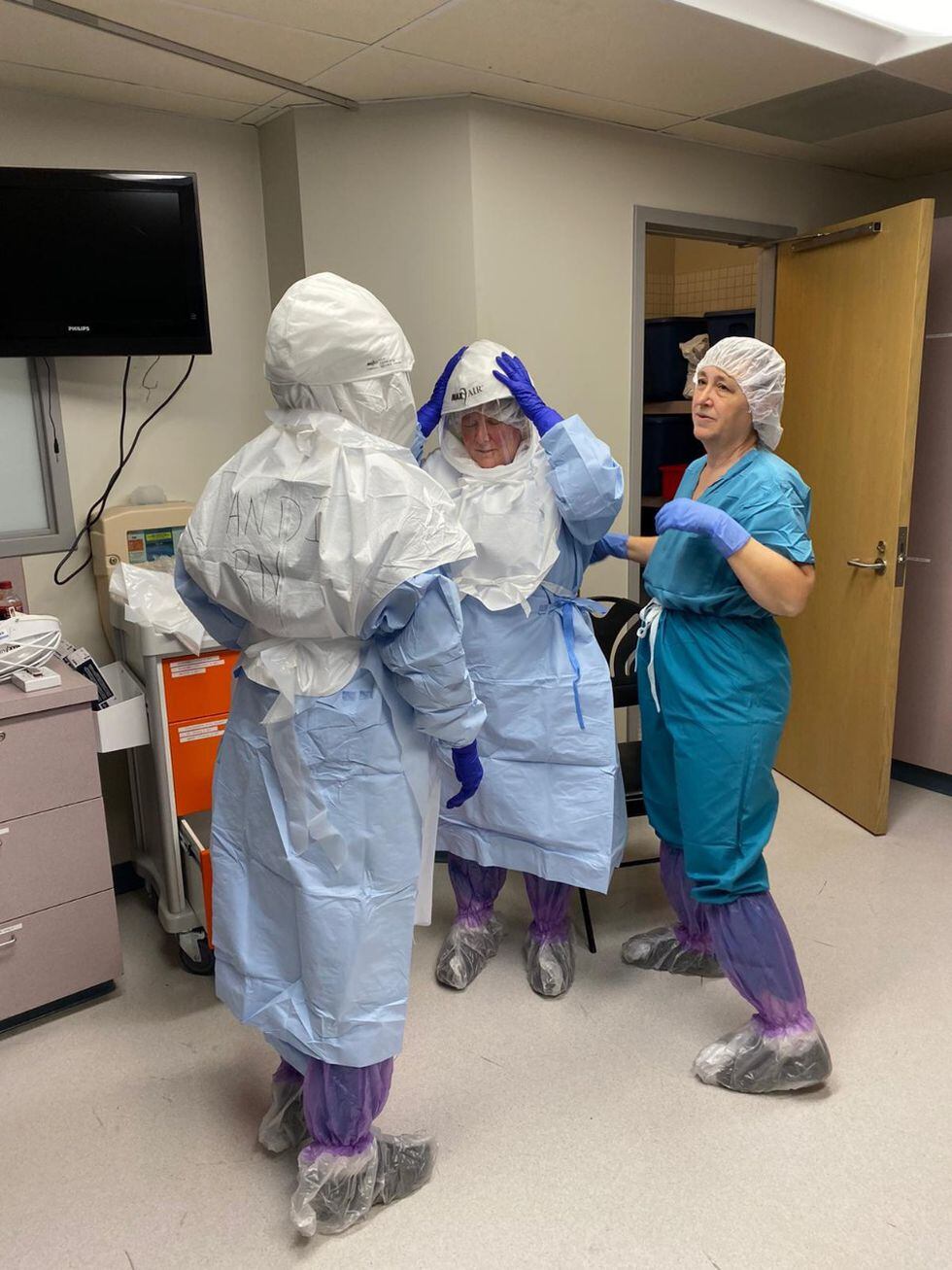
Usamos máscaras que cubren toda la cabeza, un sistema cerrado para que el aire no circule, se usan guantes dobles y se cubren los zapatos. También hay un traje especial que nos ponemos encima del principal, que sirve para evitar alguna secreción del paciente. Además, para ir en la ambulancia se usaron cápsulas de plástico y el vehículo tuvo que seguir una ruta específica porque no queríamos que la prensa se entere del paciente. Tuvo que entrar por las puertas por donde solemos recoger cargamentos, no lo hizo por las principales, era como un secreto. Dentro del hospital lo trasladamos por una ruta en la que no había gente, para mantenerlo aislado.
—Para los médicos que trataron el ébola, el mayor riesgo estaba al terminar su labor, cuando debían sacarse los trajes. ¿En este caso el virus es igual de contagioso?
Puede ser, pero ya hemos dispuesto un cuarto separado para sacarse toda la ropa, eso reduce bastante el riesgo. Aún no sabemos el nivel de contagio, pero es más contagioso que la influenza. Por ahora, se piensa que el 2,5% de pacientes con el coronavirus muere. En la influenza es el 0,1%, así que hay una gran diferencia.
 —¿Es letal en toda la población o solo en los grupos de riesgo?
—¿Es letal en toda la población o solo en los grupos de riesgo?
Parece que la infección no es muy severa en niños, casi no lo sienten. Los fallecidos son de edades mayores o con riesgos médicos. En EE.UU. creo que ya tenemos 16 casos confirmados, cinco se han quedado en casa y el resto ha sido internado. Nueve de los internados desarrollaron neumonía, eso incluye a gente joven también. Menos mal que ninguno ha muerto ni ha necesitado de cuidados intensivos.
 —El coronavirus ha generado un pánico extendido. ¿Es justificada la importancia que se le ha dado o estamos pecando de alarmistas?
—El coronavirus ha generado un pánico extendido. ¿Es justificada la importancia que se le ha dado o estamos pecando de alarmistas?
Ambos. Es una infección nueva, ahora hay otras mucho más fuertes que el coronavirus, como la influenza, pero tenemos una vacuna y medicamentos ya aprobados para tratarla. Con el coronavirus aún no tenemos medios efectivos para combatirlo. Es una enfermedad grave y podría ser peor. Creo que es importante que todos los países se preparen, es difícil que el virus se contenga solo en un país.
— ¿Cree usted que el coronavirus llegará a todo el mundo?
Es difícil saber. Con el SARS y el ébola fue parecido pero se controló. Tendríamos bastante suerte si el coronavirus se quedase en China. Yo creo que todos se deben preparar porque es posible que esto corra a escala mundial.
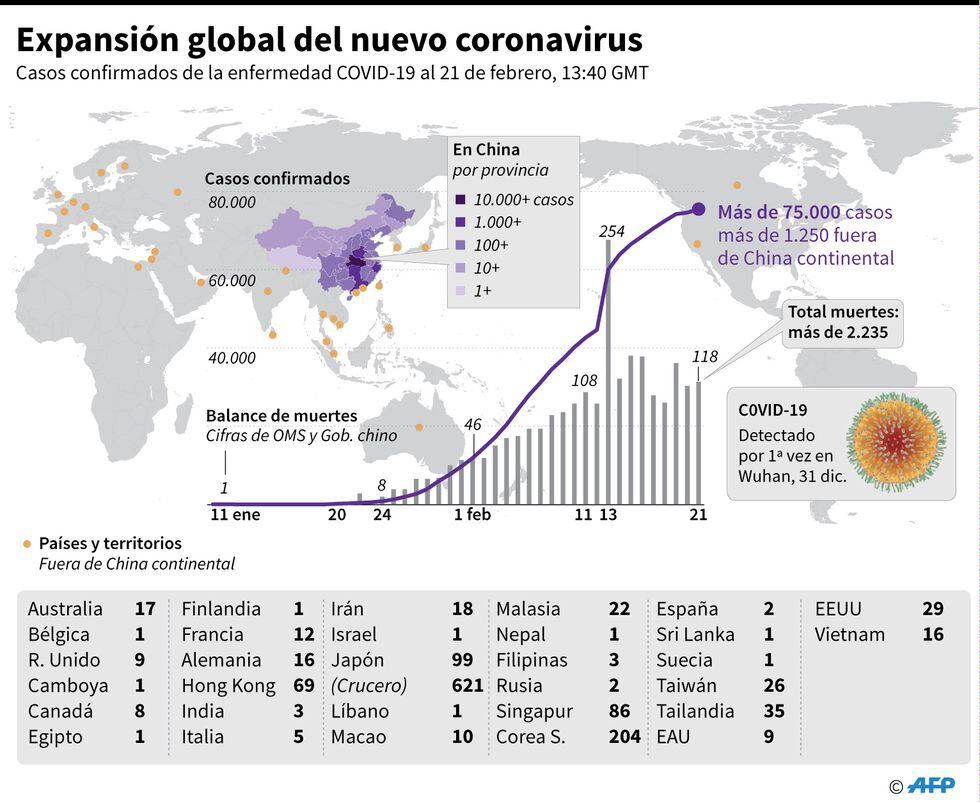 — Hay varios rumores sobre cómo se puede contagiar el virus. ¿Es posible que se transmita a través de las tuberías?
— Hay varios rumores sobre cómo se puede contagiar el virus. ¿Es posible que se transmita a través de las tuberías?
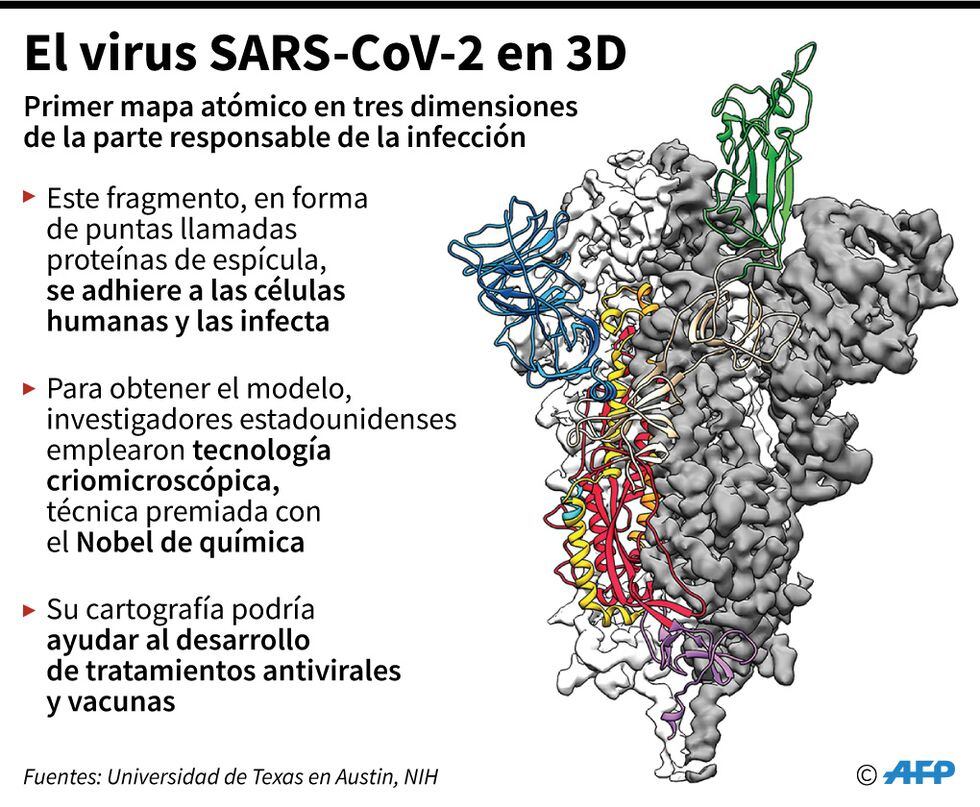
Hemos encontrado ADN del virus en la garganta, pulmones, orina, sangre y heces de los infectados. Creemos que es posible transmitir el virus de esa forma. Todavía no sabemos cuánto tiempo puede mantenerse vivo en el ambiente, es decir, en una mesa o en un tubo. Uno puede contraer el ADN del virus y llevarlo en el cuerpo pero no significa que esté vivo o infectado.
— Usted también formó parte del equipo que probó una vacuna contra el coronavirus…
En realidad, fue un medicamento. Un antibiótico llamado Remdesivir, de la compañía Gilead. Aún está en fase experimental y en modelo de animales ha tenido bastante efectividad. Al darle el medicamento, el virus disminuye y el daño en los pulmones también. Cuando nuestro paciente se enfermó con neumonía hablamos con él, la FDA [Administración de Alimentos y Medicamentos] y el CDC. Le explicamos al paciente, aceptó y decidimos suministrarle el medicamento. Un día después de desarrollar la neumonía le empezamos a dar la medicina, y para el día siguiente le había bajado la fiebre, ya no requería oxígeno y se sentía mejor. Hace una semana, el Gobierno Chino abrió un estudio más amplio sobre el medicamento junto con el CDC.
 Origen blanquirrojo: Hijo de padre cajamarquino y de madre limeña, Díaz nació en Nueva York hace 48 años. Creció en el estado de Washington y estudió en la Universidad de Seattle. Desde el 2015, trabaja en el Centro Médico Regional Providencia de Everett, también ubicado en el estado de Washington.
Origen blanquirrojo: Hijo de padre cajamarquino y de madre limeña, Díaz nació en Nueva York hace 48 años. Creció en el estado de Washington y estudió en la Universidad de Seattle. Desde el 2015, trabaja en el Centro Médico Regional Providencia de Everett, también ubicado en el estado de Washington.
Comercio